3 Maggio 2021
Oggi le donne trascorrono circa 25/30 anni della loro vita in assenza di attività estrogenica. Questa condizione, tipica della menopausa fisiologica, può verificarsi anche temporaneamente nel post-parto o a seguito di terapie oncologiche, con ripercussioni importanti sulla qualità della vita e sulla relazione di coppia. Molte pazienti provano disagio nel riferire sintomi legati alla carenza di estrogeni, come il dolore durante i rapporti (dispareunia) o l’incontinenza lieve, ma questi disturbi con il tempo tendono a cronicizzarsi, divenendo talvolta invalidanti. È importante, dunque, che il ginecologo sviluppi la giusta sensibilità per affrontare l’argomento con la donna e si aggiorni costantemente sulle nuove tecniche e sui presidi farmacologici, per formulare diagnosi tempestive e garantire una maggiore efficacia con trattamenti terapeutici validati.
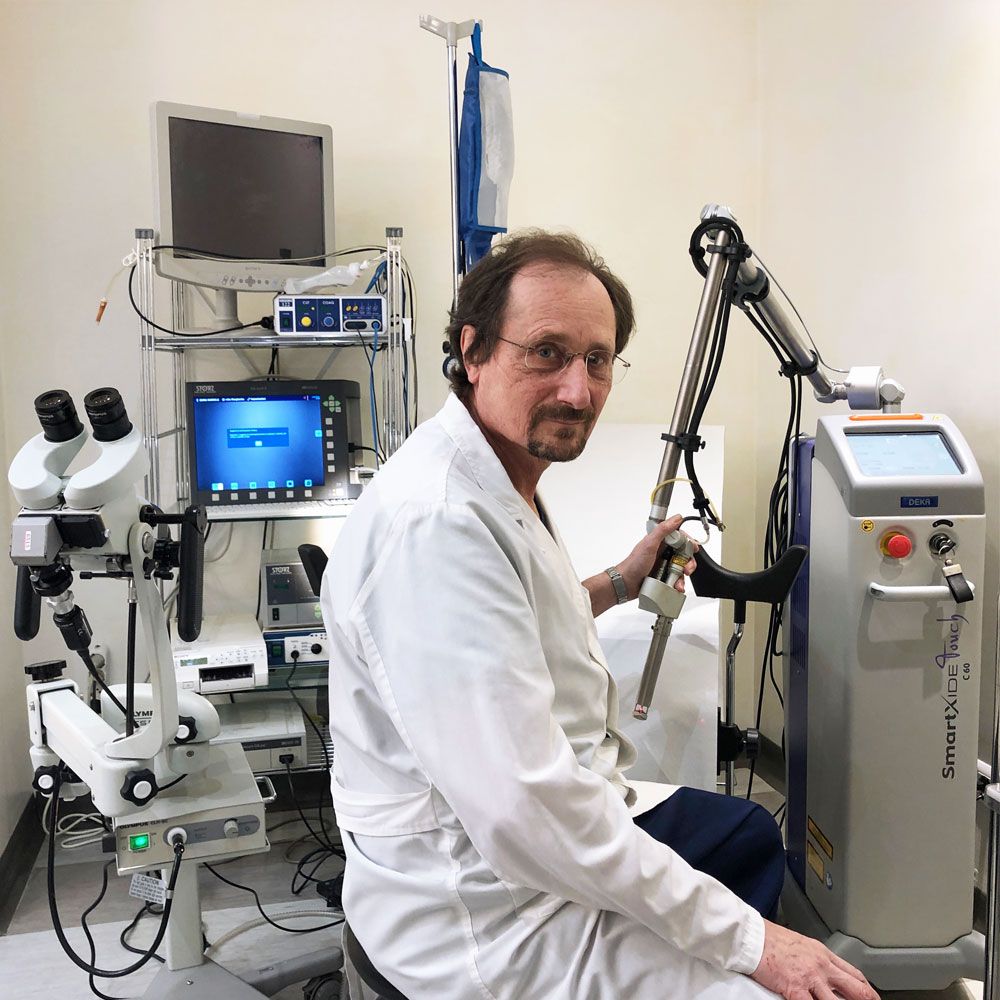
Per sensibilizzare i medici sull’importanza di una corretta informazione nei confronti delle loro assistite, e per ribadire l’importanza della formazione e del confronto costante tra colleghi, riportiamo un breve estratto del webinar tenuto all’interno della piattaforma PharmExtracta Campus dal dott. Roberto Senatori, specialista in Ostetricia e Ginecologia, Consigliere del direttivo della Società Italiana di Colposcopia e Patologia Cervico Vaginale (SICPCV), coordinatore del Centro HPV e dell’ambulatorio MonnaLisa Touch™ della Clinica Villa Margherita.
I cambiamenti in menopausa
L’età media dell’inizio della menopausa si attesta intorno ai 50 anni, ma rispetto a un tempo le aspettative di vita sono molto più elevate. Ciò significa che, oggi, una donna trascorre circa 1/3 della propria esistenza in menopausa. Certamente le donne moderne sono molto diverse da quelle delle generazioni precedenti, in termini di autorealizzazione, aspettative sociali, cura del corpo, consapevolezza della propria femminilità e della propria sessualità, ma i cambiamenti che il calo di estrogeni causa a livello vulvare e vaginale restano comunque invariati.
Lo studio del 2016 REVIVE, volto a indagare il punto di vista di 3.046 donne residenti in Germania, Spagna, Italia e Gran Bretagna sulle opzioni di trattamento dei cambiamenti vaginali in menopausa, riferisce che solo nel 7% dei casi il ginecologo aveva avviato con la paziente una conversazione sulla sindrome genito-urinaria. Questa condizione, che colpisce principalmente le donne in menopausa, comporta una serie di sintomi ed effetti, come l’assottigliamento dell’epitelio vaginale, la secchezza, i disturbi urinari, che possono influenzare in maniera significativa la qualità della vita e avere ripercussioni negative sulla relazione di coppia. Il calo degli estrogeni porta anche ad altre conseguenze come la diminuzione della quantità di glicogeno, l’aumento del pH vaginale e un cambiamento della quantità e della qualità della lubrificazione. Il decremento nella microflora vaginale del Lactobacillus crispatus, in particolare, può causare una maggiore predisposizione alle infezioni, con conseguente peggioramento dei sintomi.
L’atrofia vaginale
L’atrofia vaginale, associata alla sindrome genito-urinaria, è una condizione che deriva dal decremento dell’attività estrogenica sui tessuti. Colpisce circa il 50% delle donne in menopausa, tanto da rappresentare il 25% dei consulti in ambito ginecologico. La diagnosi può essere formulata sulla base dell’esame fisico o attraverso la scala VAS (Visual Analogic Scale), che consente alla paziente di rappresentare visivamente l’intensità e il grado del disturbo percepito.
Uno dei sintomi principali e il più comune dell’atrofia vulvo-vaginale (VVA) è la secchezza vaginale, che a distanza di un anno dal verificarsi della carenza estrogenica viene riportato da 1 donna su 4, mentre dopo dieci anni interessa la quasi totalità delle pazienti. La VVA, infatti, è una condizione cronica che, in assenza di trattamenti mirati, tende a peggiorare con il tempo e a interferire sensibilmente con la qualità della vita. Nel 2012 lo studio Vaginal Health: Insights, Views & Attitudes (VIVA), tramite la somministrazione di un questionario online, ha intervistato 3.520 donne in post-menopausa di età compresa tra 55-65 anni, residenti in Gran Bretagna, Svezia, Danimarca, Finlandia, Norvegia, Stati Uniti e Canada. L’88% del campione ha dichiarato di soffrire di secchezza vaginale, con ripercussioni negative sulla sfera sessuale (75%) e sulla relazione di coppia (33%). Nel 25% dei casi le intervistate hanno dichiarato di percepire una scarsa qualità della vita a causa di tale disturbo.
Terapie mirate: il trattamento MonnaLisa Touch™
La terapia ottimale della sindrome genito-urinaria deve considerare opzioni associate d’intervento multiple, per ottenere un’efficacia su tutti i sintomi legati a questa condizione. Dal 2016 la Clinica Villa Margherita ha adottato la tecnologia laser frazionato MonnaLisa Touch™, un’efficace terapia non farmacologica e non chirurgica, che permette di curare i principali disturbi legati all’atrofia vulvo-vaginale (bruciore, secchezza, infiammazione) e, più estesamente, alla sindrome genito-urinaria e alle disfunzioni ad essa correlate:
- dispareunia (dolore durante i rapporti sessuali)
- incontinenza urinaria di grado lieve.
Il trattamento, indolore e privo di effetti collaterali, si articola su tre sedute ambulatoriali effettuate a distanza di un mese l’una dall’altra, eseguite dal ginecologo senza necessità di anestesia. Sono, successivamente, previste singole sedute di “richiamo” o riattivazione ogni 8-12 mesi. Attraverso l’emissione del laser CO2 è possibile ripristinare l’elasticità e la funzionalità dei tessuti vaginali, riattivando la produzione di nuovo collagene nelle pazienti in menopausa, ma anche nelle pazienti con carenza di estrogeni dovuta al post partum o conseguente a terapie oncologiche. Questa metodica non va percepita in termini di abbellimento estetico, ma come un vero e proprio trattamento terapeutico e funzionale, in grado di ovviare a un disturbo molto spesso invalidante. Finora, a Villa Margherita, si sono sottoposte al trattamento circa 400 donne, tra cui diverse pazienti oncologiche. Nel 70% dei casi si è constatato un sensibile miglioramento dei sintomi già dopo la prima seduta, e la remissione totale nel 95% dei casi alla fine del ciclo di trattamento.